
O Departamento de Lentes de Contato do Hospital de Olhos Sadalla Amin Ghanem (HOSAG), pioneiro em Santa Catarina na adaptação de Lentes de Contato e Próteses Oculares, está sempre em busca de aperfeiçoamento e inovação. É referência nacional e internacional nesta área da oftalmologia, e trabalha com todos os tipos de lentes de contato disponíveis no Brasil. Além disso, é composto por uma equipe com formação técnica e científica que oferece informações, orientações e treinamento para o uso seguro das lentes de contato. Fazem parte da equipe uma ortoptista e técnicas com especialização em próteses oculares, além de assistentes para outras áreas. Por isso, consegue ter alto índice de adaptações em córneas irregulares como ceratocone, pós-transplante, pós-trauma e após outras cirurgias oculares.
 Agendar Consulta
Agendar Consulta
A popularização das lentes ajudou a difundir a ideia de que sua adaptação não demanda cuidados, o que não é verdade. Lentes de contato cosméticas, com ou sem grau, devem ser adaptadas pelo oftalmologista, após o exame completo das condições do olho. Isso porque a lente fica em contato direto com o olho e dentro do corpo humano, durante o ato de piscar. Além disso, ainda não existe lente cosmética cujo material permite dormir com ela.
Durante o teste avalia-se a curvatura e o diâmetro, importantes para a centralização, e a pessoa conferir a tonalidade que combina com seu tom de pele. A mesma lente pode apresentar diferentes tonalidades dependendo da cor da íris de cada usuário.
Os cuidados com conservação, manuseio e tempo de troca devem ser feitos como qualquer outro tipo de lente de contato gelatinosa.
O uso indevido das lentes pode ocasionar desde pequenas irritações oculares até problemas mais graves como as úlceras de córnea. Úlcera de córnea, que pode deixar sequela na visão em usuário de lente rígida gás-permeável, ocorre em torno de 1 caso para cada 10.000; para quem usa gelatinosa mas remove todos os dias, 3,4 casos em cada 10.000; e entre os que usam gelatinosas e dormem com as lentes, 10 a 20 casos para cada 10.000. Este número varia conforme a qualidade do material da lente e das condições ambientais e oculares.
Os usuários de lentes de contato devem seguir as recomendações de limpeza e desinfecção e respeitar o período de uso e troca das lentes. Existem diversos tipos de lentes e cada qual tem um tempo de descartabilidade
Problemas de inflamação e infecção geralmente ocorrem com pessoas que adquirem lentes descartáveis para um mês e as utilizam por 2 a 3 meses; além disso, também por economia, utilizam soro fisiológico para sua conservação.
Limpeza do estojo
Deve ser feita pelo menos uma vez por semana, com a mesma solução de multipropósito. Deixar o estojo secar no ar e, depois de seco, guardá-lo fechado. Recomenda-se utilizar estojo descartável ou trocá-lo, pelo menos, a cada 6 meses, para evitar o acúmulo de depósitos e bactérias. Estojo contaminado leva à contaminação da lente e do olho.
Higiene das mãos, olhos e anexos
Antes de tocar na lente de contato, recomenda-se lavar as mãos com sabonete neutro para remover restos de oleosidade, cremes, nicotina ou corpos estranhos que possam danificá-las. Devem ser evitados sabonetes com creme antisséptico, desodorante químico ou fragrância pesada porque pequenas porções dessas substâncias podem ser transferidas para o olho. Recomenda-se ainda secar as mãos em toalhas que não soltem fiapos e manter as unhas sempre aparadas e limpas. É preciso também lembrar de remover as lentes antes de utilizar cremes de limpeza para a higiene das bordas palpebrais e cílios.
Limpeza da lente de contato
A limpeza deve ser feita sempre que a lente de contato for removida do olho, com solução limpadora que contém substâncias detergentes indicadas para remover oleosidades, mucosidades e cosméticos. Para quem faz uso de lente de contato de troca anual e tem tendência à formação de depósitos, recomenda-se limpeza enzimática diária ou semanal, que age especificamente na remoção de proteínas do próprio filme lacrimal, que aderem na lente e podem provocar conjuntivite. Deve-se criar o hábito de iniciar o manuseio sempre pela mesma lente, para evitar a troca.
Enxágue
Indica-se para remover os depósitos soltos e a solução limpadora da superfície da lente. Com a lente na palma da mão, dirige-se um jato constante de solução, multiuso ou salina, fazendo-se leve fricção de trás para frente. Recomenda-se um segundo enxágue, sem fricção. No caso de usar soro fisiológico, adquirir frascos pequenos descartáveis, diminuindo o risco de contaminação. Nunca usar água de torneira, filtrada ou mineral.
Desinfecção
Após a limpeza e o enxágue, a lente deve ser submetida à desinfecção para eliminar os microrganismos patogênicos. Para isso, elas devem ficar imersas por 4 horas, no mínimo, em solução multiuso.
Neutralização
É necessária para os desinfetantes fortes como peróxido de hidrogênio, que podem irritar os olhos.
Lubrificação ou umedecimento
Antes da inserção e/ou durante o uso, a instilação de gotas lubrificantes torna as lentes mais confortáveis.
É fundamental adaptar as lentes de contato com um oftalmologista, o único profissional que entende de anatomia, fisiologia e patologia ocular. Com elas pode-se corrigir quase todos os tipos de grau com vantagens visuais. No entanto, para evitar complicações, os usuários devem respeitar o tempo de uso e troca das lentes, além de atentar para os cuidados de limpeza e desinfecção. Isso é feito com facilidade por meio de soluções multiuso; com uma única solução pode-se limpar, desinfetar e guardar as lentes. Soluções complementares são necessárias para algumas pessoas que apresentam alterações oculares, palpebrais, conjuntivais ou do filme lacrimal.
A adaptação de lentes de contato é um processo dinâmico que só termina quando a pessoa abandona seu uso. Por isso, recomenda-se consulta oftalmológica a cada 6 meses para quem dorme com as lentes e anual para os que fazem uso diário. Muitos problemas oculares não apresentam sintomas na fase inicial, mas podem ser vistos e tratados precocemente pelo médico evitando maiores complicações.
As lentes de contato podem ser contraindicadas na presença de:
Apenas para substituir os óculos, por questões estéticas ou limitações esportivas, indicamos lentes a partir de 10 anos de idade, quando a criança já consegue manusear sozinha, embora sempre seja solicitada a supervisão da família.
Na verdade, quase todas as pessoas que necessitam de óculos e não gostam de usá-los podem substituí-los por lentes de contato.
Muitos problemas oculares necessitam do uso de lentes de contato para recuperar a visão. Por exemplo, criança que nasce com catarata congênita deve ser operada precocemente e o cristalino, que nesta idade vale em torno de 25 graus, deve ser substituído por lentes de contato ou óculos. Para crianças de qualquer idade, portadoras de altos graus nos dois olhos, ou com anisometropia (diferença entre os dois olhos superior a 3 graus), indica-se lente de contato com o objetivo de enviar uma imagem correta para o cérebro, a fim de que haja bom desenvolvimento visual, evitando-se a ambliopia (olho preguiçoso), causa potencial de cegueira.
A indicação médica mais frequente para o uso de lentes de contato Rigida é o ceratocone. Essa doença, que se desenvolve geralmente na adolescência, provoca protusão da córnea (deixa-a pontuda) causando irregularidades que borram a visão. A lente de contato, principalmente a rígida gás-permeável, que não se amolda e substitui a superfície irregular da córnea por outra regular, restabelece a visão.
Além do ceratocone, todos os casos de distorção corneal, como os causados por cicatrizes, traumáticas ou pós-cirúrgicas, podem ter recuperação visual muito melhor com lentes de contato do que com óculos.
Lentes de contato terapêuticas podem ser utilizadas para aliviar a dor e como reservatório de medicamentos para auxiliar no tratamento de muitas doenças oculares. Existem também as gelatinosas coloridas, pigmentadas e filtrantes, adaptadas para mudar a cor dos olhos ou com finalidade estética em cicatrizes aparentes ou desfiguração ocular.
Para quem quer começar a usar lentes de contato, o primeiro passo é procurar um oftalmologista e passar por exames para avaliar a saúde dos olhos, além de determinar as medidas que irão ajudar na escolha do desenho, da curva e do grau da primeira lente de teste.
Algumas doenças oculares como infecções crônicas, olho seco e alergia severa podem limitar ou mesmo contra indicar o uso de lentes de contato.
Corretamente adaptadas, as lentes de contato podem, com segurança, substituir os óculos em casos de miopia, hipermetropia, astigmatismo e presbiopia (necessidade de óculos para perto, após os 40 anos). Em muitos casos as lentes de contato proporcionam melhor visão do que os óculos. Por exemplo, um portador de alto grau de miopia sofre, com os óculos, redução de imagem em torno de 25%; com lentes de contato a imagem fica do tamanho normal, permitindo enxergar mais nítido e mais longe. Além disso, amplia-se o campo visual porque, ao moverem-se com os olhos, as LC permanecem sobre o eixo visual e ficam livres das aberrações periféricas provocadas pelas lentes dos óculos. Também no astigmatismo o uso de lentes de contato, principalmente as rígidas gás-permeáveis, permite visão mais nítida do que os óculos.
A lágrima não pode ser considerada como fluido infeccioso, pois a quantidade de vírus encontrada na lágrima de uma pessoa com AIDS é muito pequena. No entanto, a lágrima é considerada como fonte de contaminação de HIV quando está misturada com sangue.
Em ambientes com poeira prefere-se adaptar lente gelatinosa, que por ser grande e se moldar à superfície anterior do olho, dificilmente permitirá que um corpo estranho penetre debaixo da LC, ao contrário do que acontece com a LC Rígida corneana. Outra opção, é usar lentes rígidas apoiadas na escleral (esclerais).
Em ambientes com produtos químicos, voláteis ou fumaças irritantes, evita-se a gelatinosa, porque essas substâncias podem ser absorvidas pelo material da lente e irritar os olhos. Aconselha-se utilizar óculos de proteção em qualquer ambiente poluído.
A anatomia do olho não permite que a LC se desloque para trás dele, mas ela pode permanecer escondida sob as pálpebras. Se isso ocorrer e não for possível removê-la, procure o oftalmologista.
Lembrar que:
– Dormir com LC aumenta o risco de complicações, por isso quem dorme com LC deve passar por exame oftalmológico a cada 6 meses.
– Mesmo uma LC bem adaptada pode causar irritação ocular se houver sensibilidade aos produtos químicos utilizados na manutenção. Tais soluções contêm preservativos que, em algumas pessoas , podem causar reação tóxica (manifesta-se nos primeiros minutos ou horas do uso da LC) ou reações alérgicas (após meses de uso da LC).
– A gravidez pode alterar o uso confortável da LC.
– Paciente em estado de inconsciência deve ter suas LC removidas.
– Todo usuário de LC deve ter óculos, para usar em situações inesperadas (perda da LC, conjuntivites, irritações).
– Receita de óculos não é sinônimo de receita de LC. Serve apenas como base para se determinar o grau, que também pode sofrer variação de acordo com a curvatura da LC utilizada.
– O uso de óculos escuros sobre as LC não é obrigatório, mas pode melhorar o conforto, principalmente no início da adaptação.
– O uso de LC em ambientes secos (ex. aviões) deve ser evitado porque ocorre a desidratação da LC com consequente desconforto. Se for necessário viajar com as LC, deixar à mão o colírio umidificante.
Os colírios recomendados para o uso concomitante com as LC gelatinosas são os lubrificantes/umidificantes, para evitar a alteração do material e provocar irritação ocular.
A preocupação de usar LC durante a natação está no risco da infecção porque ambientes aquáticos estão mais propensos a contaminações. Entretanto, deve-se considerar que para evitar acidentes pessoais e melhorar a performance no esporte, a boa visão à distância é fundamental.
No mar ou em lagos abertos, a contaminação por produtos químicos e até esgotos pode existir, mas estudos mostraram baixa prevalência de micróbios em LC gelatinosas de nadadores.
Nas piscinas, proliferam-se microrganismos que podem causar vários tipos de doenças, entre elas úlceras de córnea em usuários de LC. Para diminuir a contaminação da água, utilizam-se grandes quantidades de cloro que em contato com a LC podem torná-la amarelada e causar irritação ocular. Por isso, recomendam-se alguns cuidados especiais para os usuários de LC.
Recomenda-se colocar as LC antes da maquiagem, usar produtos hipoalérgicos, dar preferência a sombra e pó facial compactos, não passar delineador ou lápis na parte interna da borda palpebral, realizar a troca de rímel a cada três meses (lavando o pincel com frequência) e remover as LC antes de retirar a maquiagem.
Devem ser evitados rímel à prova d’água, sombras em pó, excesso de creme na pálpebra superior, produtos oleosos nas bordas palpebrais, shampoos medicamentosos e produtos em aerossol.
Remover a LC ao fazer peeling ou limpeza de pele, tinturas e permanentes.
Existem dois grupos de crianças usuárias de LC. O primeiro, geralmente pré-adolescentes e adolescentes, que usam para a correção estética das ametropias (substituindo os óculos). Os objetivos principais são: praticar esportes e melhorar convívio social. O segundo grupo é composto por crianças que necessitam usar LC para a recuperação da visão.
Não há idade para adaptar LC. Prefere-se indicar a partir dos 12 anos quando o motivo for apenas estético, a menos que o grau seja alto porque, neste caso, a vantagem não é apenas estética, mas, também visual. A partir dessa idade, geralmente, o jovem compreende as orientações e aceita a responsabilidade de cuidar e de manusear suas LC. Ainda assim, os pais devem acompanhar e supervisionar todo o processo.
As LC utilizadas em crianças podem ser RGP ou gelatinosas, transparentes ou coloridas, dependendo da necessidade.
As indicações médicas para adaptar LC em crianças com menos de 5 anos têm como objetivo principal permitir um desenvolvimento normal da visão, prevenindo ou minimizando a ambliopia (olho preguiçoso). As indicações mais frequentes são para crianças operadas de catarata; portadoras de anisometropia (graus diferentes entre os dois olhos); com ametropias elevadas (graus altos); pós-trauma ocular e outros astigmatismos irregulares.
O uso de LC cosméticas, coloridas ou pintadas, auxilia no tratamento da fotofobia em crianças portadoras de aniridia (falta da íris, parte que fornece a cor do olho), albinismo (falta de pigmento na íris) e em outros casos especiais. LC cosmética com pupila preta pode ser usada como forma de tampão no tratamento de ambliopia (olho preguiçoso) ou para mascarar um defeito desfigurante em olho sem visão.
A criança adapta-se facilmente tanto ao uso quanto à rotina de cuidados que lhe é ensinada. Os pais e as crianças levam de 2 a 4 semanas para ficarem completamente familiarizados com a rotina das LC.
Rotina de Manutenção das LC gelatinosas e das LC Rígidas Gás-permeáveis
Higiene das mãos, olhos e pálpebras
Antes de tocar nas LC é recomendável lavar as mãos com sabonete neutro para remover resíduos de oleosidade, nicotina, perfumes e corpos estranhos que possam danificá-las.
Sabonetes com hidratante, creme antisséptico ou fragrância pesada devem ser evitados, pois podem ser transferidos aos olhos causando irritações.
Recomenda-se secar as mãos em toalhas que não soltem fiapos e que as unhas sejam mantidas aparadas e limpas. Deve-se remover as LC antes de utilizar cremes de limpeza para a higiene das bordas palpebrais e cílios.
Limpeza do estojo
Recomenda-se que seja feita, pelo menos, uma vez por semana com solução de multi-propósito. O estojo deve secar aberto no ar e só ser guardado depois de seco. Recomenda-se descartá-lo mensalmente ou, no mínimo, semestralmente, para evitar o acúmulo de depósitos e bactérias.
Limpeza das LC
A limpeza deve ser feita sempre que a LC for removida do olho, com solução surfactante ou multi-propósito. Para quem faz uso de LC de troca anual e tem tendência a formar depósitos nas suas lentes, recomenda-se limpeza enzimática diária ou semanal. Deve-se criar o hábito de iniciar o manuseio sempre pela mesma LC, para evitar a troca.
Enxágue das LC
LC gelatinosas ou RGP de troca anual
Instruções passo-a-passo:
Intercorrências durante o uso
Úlcera de córnea por mau uso de lentes de contato
As principais causas das complicações são:
Os principais sintomas de complicações são: dor, olho vermelho e turvação da visão.
Vale lembrar que a maioria das complicações pode ser resolvida facilmente pelo oftalmologista. Se você estiver bem orientado, as chances de complicações graves são pequenas.
Preparo para a colocação
Como verificar se a LC não está invertida:
1 – Prender a LC entre o indicador e o polegar e apertar as bordas suavemente:
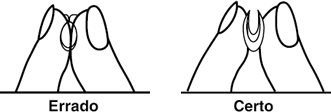
2 – Posicionar a LC na ponta do dedo indicador e verificar sua forma:

3 – Colocar a LC na palma da mão, fechando-a suavemente e verificando suas bordas:
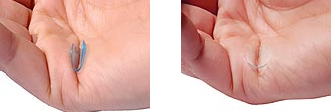
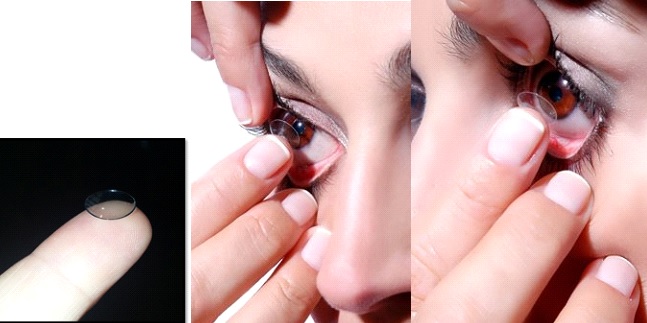
Colocação da LC
Remoção da LC

Como colocar a LC E?

Como remover a LC E?
Para que o usuário se acostume às LC RGP é necessário um período de adaptação de 2 a 4 semanas. O tempo de desaparecimento dos sintomas pode levar de 1 a 2 meses.
Sintomas normais:
Sintomas anormais (visitar oftalmologista)
Preparo para o manuseio das LC
Colocação das Lentes de Contato RGP
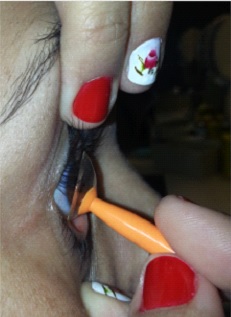
Remoção das Lentes Rígidas Gás-permeáveis (RGP)
Método do piscar

Método da Pressão Palpebral

Método da ventosa
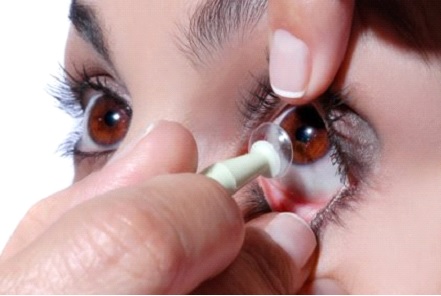
Centralização da LC RGP
A Lente de Contato RGP pode se deslocar para a parte branca do olho durante a colocação ou durante o uso. Para centralizá-la, seguir um dos métodos abaixo:
As LC descartáveis e de troca programada, de acordo com o material com que são elaboradas, seguem normas de troca sugeridas pelos fabricantes.
Diária – Elas são armazenadas individualmente, em blisters, e o usuário utiliza apenas uma vez. Dispensa, portanto, produtos de conservação.
Semanal – Podem ser usadas continuamente por 7 dias e depois descartada ou ser utilizada até 2 semanas se o paciente remover para dormir e limpá-las todas as noites.
Mensal – As de material hidrofílico devem ser removidas diariamente, limpas e desinfetadas com solução multi-propósito e descartadas em 30 dias.
As de material silicone-hidrogel, como permitem maior oxigenação de córnea, podem permanecer em olhos saudáveis por 7 até 30 dias quando dever ser descartadas.
Conforme o filme lacrimal é necessário removê-las, diariamente ou semanalmente, para a limpeza e desinfecção.
Uso diário – número limitado de horas por dia, geralmente entre 10 a 12 h de uso.
Uso prolongado – durante todo o período de vigília.
Uso contínuo – uso da LC inclusive durante o sono, com remoção periódica para limpeza. Atualmente, somente as LC de silicone-hidrogel são permitidas para uso contínuo.
Uso flexível – durante todo o período de vigília, podendo dormir, eventualmente, com as LC.
Uso ocasional – uso esporádico da LC (social ou esportivo).
A capacidade de uma LC transportar o oxigênio do ar para a córnea é que determina o número de horas de uso. Esse tempo não é igual para todos, devido às diferenças individuais influenciadas pela qualidade e quantidade do filme lacrimal e pelo modo de pestanejar. Assim, a LC indicada pelo fabricante para uso contínuo pode permanecer uma semana no olho de uma pessoa enquanto outro usuário será incapaz de dormir apenas uma noite com o mesmo tipo de LC.
O controle da adaptação pelo oftalmologista pode determinar o tempo de uso ideal para cada pessoa. Porém inúmeros estudos comprovam que o hábito de dormir com as lentes de contato aumenta a chance de complicações.
Tempo recomendado para troca das LC rígidas gás-permeáveis e gelatinosas.
Tipo de LC
Tempo de troca
Rígidos gás-permeáveis (RGP) – Possuem silicone e/ou fluoropolímeros, o que os torna permeáveis aos gases. Dependendo do coeficiente de permeabilidade ao O2 de cada material (Dk), podem ser indicados para uso diário, prolongado, flexível ou contínuo.
Gelatinosos hidrofílicos – São materiais plásticos que absorvem água, deixando as LC macias, flexíveis e confortáveis. O oxigênio alcança a córnea atravessando o material e a quantidade que chega à córnea varia de acordo com a hidratação e a espessura da LC. Quanto maior a quantidade de água que ele absorve, melhor a oxigenação da córnea, porém mais frágil torna-se a LC. Características de ionicidade e hidratação alteram o comportamento do material, especialmente no que diz respeito à formação de depósitos.
Dependendo da oxigenação que proporcionam, as LC gelatinosas hidrofílicas podem ser indicadas para uso diário, prolongado ou flexível.
Gelatinosos de silicone-hidrogel – O silicone foi incorporado ao material hidrofílico para proporcionar maior permeabilidade ao oxigênio, sem aumentar a quantidade de água, permitindo oxigenação 3 a 6 vezes superior. As LC de silicone-hidrogel são indicadas para todas as pessoas, principalmente para quem necessita fazer uso contínuo ou sente dificuldade para manuseá-las e, por isso, necessita fazer uso contínuo.
Híbridos – São materiais rígidos gás-permeáveis que sofrem tratamento para tornar sua superfície hidrofílica e, teoricamente, produzir LC mais confortáveis. As indicações são as mesmas das LC RGP.
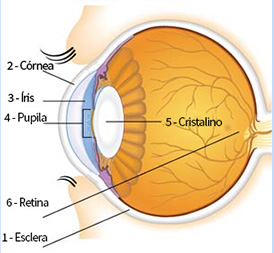
Anatomia do olho
Para conhecer mais sobre o funcionamento da visão e das LC é importante conhecer um pouco sobre as partes do olho.
Como funciona a visão?
O olho capta luz e manda a imagem para o cérebro. Para chegar lá, a imagem atravessa os meios transparentes do interior do olho e é projetada sobre a retina. Da retina a imagem segue pelas vias ópticas até a área visual do cérebro.
Onde a lente de contato se encaixa?
A Lente de Contato sustenta-se na camada lacrimal que cobre a córnea ou pode se apoiar na esclera. Permanece sobre ela devido a uma “força de superfície” – a mesma força que permite a adesão de uma gota d’água num vidro.
Quando Usar
As lentes de contato podem substituir os óculos em casos de miopia, hipermetropia, astigmatismo e presbiopia.
Por indicação médica, usam lentes de contato os portadores de altos graus, anisometropia (grau muito diferente de um olho para outro), nistagmo, ceratocone e portadores de córneas irregulares (traumas, cicatrizes, pós cirurgias)
As lentes terapêuticas são usadas para recobrir lesões corneais, com finalidade de diminuir a dor e auxiliar a cicatrização; como curativo no pós-operatório de algumas cirurgias e para curar ou controlar várias doenças de córnea.
Tipos de Lentes de Contato
As lentes de contato gelatinosas podem ser transparentes, coloridas ou filtrantes. As coloridas filtrantes são utilizadas para disfarçar cicatrizes corneais, diminuir a sensibilidade à luz e intensificar a cor dos olhos. As coloridas pintadas (cosméticas) são indicadas para disfarçar cicatrizes aparentes, opacidade total da córnea, para albinos e em casos de ausência ou perda da íris.
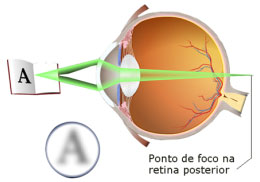
É a perda progressiva da capacidade de focalizar os objetos próximos. Ocorre normalmente após os 40 anos, quando o cristalino perde gradativamente sua flexibilidade. É também conhecida como vista cansada.
LC indicadas: gelatinosas e rígidas gás-permeáveis monofocais (uma LC para longe e outra para perto), multifocais ou bifocais.
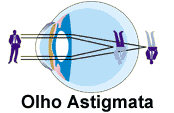
O olho com astigmatismo apresenta deformação da superfície da córnea ou do cristalino que, consequentemente, provoca distorção da imagem focalizada na retina. Pode vir associado à miopia ou à hipermetropia e causa um borramento da visão tanto para longe como para perto.
Lente de contatos indicadas: gelatinosas tóricas (troca anual ou descartável/troca programada) ou rígidas gás-permeáveis.
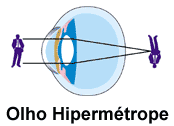
Na hipermetropia, o olho é mais curto do que o normal e a imagem é focalizada atrás da retina. A pessoa pode queixar-se de dificuldade visual, principalmente para perto, cansaço visual e dor de cabeça.
Lente de contatos indicadas: Gelatinosas (troca anual ou descartável/troca programada) ou rígidas gás-permeáveis (corneanas ou esclerais).
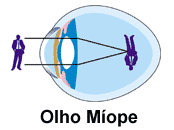
Na miopia axial o olho é mais longo do que o normal, assim, a imagem é focalizada antes da retina. O olho míope tem boa visão de perto, mas apresenta dificuldade na visão a distância.
As LC que corrigem a miopia proporcionam uma imagem retiniana maior do que as produzidas pelas lentes dos óculos, o que melhora a acuidade visual nos graus mais elevados. LC indicadas: gelatinosas (troca anual ou descartável/troca programada) ou rígidas gás-permeáveis (corneanas ou esclerais).
Na miopia axial o olho é mais longo do que o normal, assim, a imagem é focalizada antes da retina. O olho míope tem boa visão de perto, mas apresenta dificuldade na visão a distância.As LC que corrigem a miopia proporcionam uma imagem retiniana maior do que as produzidas pelas lentes dos óculos, o que melhora a acuidade visual nos graus mais elevados. LC indicadas: gelatinosas (troca anual ou descartável/troca programada) ou rígidas gás-permeáveis (corneanas ou esclerais).
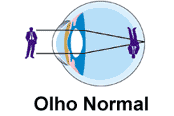
Quando a pessoa possui um olho anatomicamente normal, a imagem ou os raios luminosos que entram no olho passam por várias estruturas transparentes (córnea, humor aquoso, cristalino e humor vítreo), sofrem convergência e são focalizados sobre a retina. Quando a pessoa possui um olho anatomicamente normal, a imagem ou os raios luminosos que entram no olho passam por várias estruturas transparentes (córnea, humor aquoso, cristalino e humor vítreo), sofrem convergência e são focalizados sobre a retina.
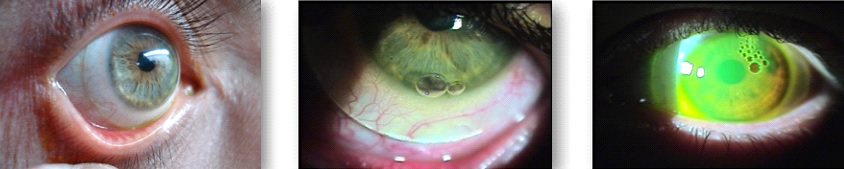
O ceratômetro é um aparelho óptico que mede a curvatura anterior da córnea nos seus 3 mm centrais. A medida da curvatura é feita nos 2 meridianos primários, um vertical e outro horizontal, distantes 90° um do outro. Quanto mais uniforme for a superfície da córnea, mais precisas serão as medidas. No caso de ceratocone as miras podem se apresentar deformadas e de contornos irregulares. Neste caso, as medidas não são exatas pois as miras se duplicam e dificultando a leitura.
A topografia computadorizada é um excelente instrumento para confirmar o diagnóstico de ceratocone, mesmo quando os sinais característicos ainda não são observados. A localização do ápice e a progressão da doença podem ser visualizadas facilmente quando se analisam os mapas coloridos.
Os topógrafos computadorizados, medem em torno de 95% da superfície corneal. A maioria se baseia no princípio do Disco de Plácido, que utiliza a córnea como um espelho refletor, projetando uma serie de anéis sobre ela. Esses anéis são captados, analisados e codificados em cores, gerando mapas de curvatura.
O GALILEI é a tecnologia para análise do segmento anterior do olho Ele faz a medida direta da curvatura anterior e posterior da córnea, gera mapas de elevação anterior e posterior, calcula a paquimetria ( medida da espessura da córnea) sem risco de descentralizações e gera o mapa paquimétrico; análisa em 3D a câmara anterior; faz a medida do diâmetro corneano; calcula o índice I-S, que auxilia no diagnóstico de ceratocone; oferece ainda a densitometria corneal e cristalino; e a pupilometria.
O aparelho corrige os erros induzidos por micromovimentos do olho durante o exame, por ter uma câmera de visualização frontal, e proporciona maior abrangência da área examinada ao combinar suas diversas tecnologias.
A correção visual do portador de ceratocone depende da gravidade da doença e de suas necessidades individuais. Nos casos incipientes, muitas vezes, é desnecessário o uso de correção óptica; nos moderados, o uso de óculos pode ser suficiente.
As LC RGP são a principal opção para o tratamento do ceratocone porque fornecem superfície refrativa regular, neutralizam as aberrações ópticas e as distorções da superfície corneal anterior, melhorando a visão, mesmo nos graus avançados da doença.
Os avanços tecnológicos dos desenhos e materiais das LC têm permitido sua adaptação em quase todos os graus de ceratocone. Com a adaptação correta, a maioria dos pacientes alcança acuidade visual (AV) igual ou melhor do que 20/40.
Tipos de LC usadas para o ceratocone
Intercorrências associadas ao Uso de Lentes de Contato:
Anel Intracorneano (Ferrara e Intacts)
São anéis segmentares ultrafinos de PMMA (acrílico) transparentes que são implantados cirurgicamente na periferia da córnea. Um ou dois segmentos podem ser implantados distendendo a córnea periférica, levando a um aplanamento da sua região central, diminuindo o ceratocone. Existem alguns tipos de anéis, sendo o mais utilizado em nosso hospital o anel de Ferrara.
Esse tratamento deve ser recomendado para pacientes intolerantes às LC e que possuem córneas transparentes com espessura mínima de 400 micra. Os melhores resultados são conseguidos em cones grau II e III. É uma boa indicação também para portadores da síndrome de Down quando o transplante é considerado arriscado pela baixa colaboração do paciente. Para a correção do erro refrativo residual pode-se adaptar LCG ou RGP. Os óculos normalmente não melhoram muito a AV pós-operatória.
A adaptação das lentes cosméticas e/ou filtrantes obedece aos mesmos parâmetros da adaptação de lentes gelatinosas transparentes. É necessário conhecer a curvatura do olho, tamanho da íris, diâmetro pupilar e o grau, se houver a necessidade da correção óptica na lente de contato.
Tipos de lentes cosméticas:
São fabricadas com material gelatinoso, para troca anual ou mensal e não devem ser usadas para dormir.
A pintura da lente imita o desenho e as variações de cores da íris natural e mantém a área da pupila transparente. A sua aparência nos olhos irá variar dependendo da coloração da íris da pessoa.
Podem ser usadas para mudar a cor dos olhos e, ao mesmo tempo, corrigir graus de miopia, hipermetropia, astigmatismo e presbiopia.
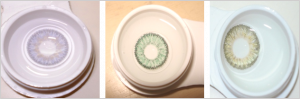
Figs: Exemplos de lentes gelatinosas coloridas opacas
Fabricadas com material gelatinoso para troca anual, não podem ser usadas para dormir.
Podem ser fabricadas com grau de miopia ou hipermetropia.

Fig.: Exemplos de lentes gelatinosas filtrantes translúcidas
– Translúcida transparente com pupila preta – a lente incolor com pupila preta tem a finalidade de bloquear a entrada de luz e as imagens para dentro do olho. Indicada para o tratamento de ambliopia (olho preguiçoso) quando a criança é resistente ao uso do tampão; pessoas com diplopia constante, como após um acidente quando a pessoa fica com visão dupla e quando o olho tem apenas a área da pupila opaca.

Fig.: exemplo de lente gelatinosa com pupila preta
– Translúcida colorida com pupila transparente – A lente é tingida na área que cobre a íris deixando a pupila transparente para manter uma visão normal. Indicada para encobrir imperfeições da córnea.

Fig. Exemplo de Lente filtrante translúcida com pupila transparente
– Translúcida colorida com pupila preta: é usada para disfarçar um olho sem visão e com imperfeições na área central. A lente sofre o tingimento da área da íris com uma cor próxima do olho bom do paciente e a pupila é pintada de preto.

Fig. Exemplo de lente gelatinosa translúcida colorida com pupila preta.
– Translúcida colorida e com pintura opaca: a lente recebe 2 tipos de pintura, o tingimento e depois a pintura opaca. É usada em olhos sem visão com o objetivo puramente estético para se aproximar ao olho bom
Fig. Exemplos de lentes gelatinosas translúcida colorida e com pintura opaca
Quando não consegue-se uma boa estética com estes tipos de lentes é indicado a adaptação de próteses oculares que são lentes de resina acrílica que encobrem toda a parte anterior do olho.
Entre em contato conosco para agendar uma consulta e verificar qual o tipo de lente ideal para você!
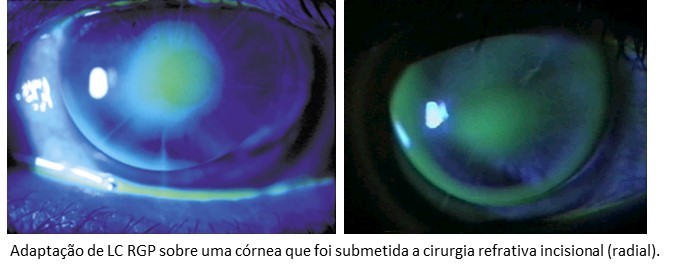
A adaptação de lentes de contato (LC) pós-cirurgia refrativa, representa a melhor opção para corrigir os graus residuais e reduzir sintomas relacionados às aberrações e à instabilidade de visão, principalmente quando de utiliza Lentes rígidas gás-permeáveis (RGP).
As técnicas incisionais, causam alterações corneanas completamente diferentes daquelas provocadas pelas técnicas de remoção de tecido a laser, PRK e LASIK.
Observa-se que a maior necessidade de adaptação de LC está relacionada com astigmatismo irregular, anisometropia e hipermetropia progressiva.
QUAIS AS OPÇÕES DE LC PÓS-CIRURGIA REFRATIVA?
A primeira opção deve ser as LC rígidas quando se tem astigmatismo irregular e a intenção da adaptação for estabilizar ou melhorar a visão e/ou diminuir o Glare (sombras e reflexos). Os desenhos que adaptam o maior número de casos são os de curva inversa e as esféricas ou multiesféricas.
As LC esclerais são uma boa opção quando as RGP não ficam bem posicionadas ou quando o paciente sente muito desconforto com as lentes convencionais, mas mesmo sendo fabricadas com materiais de alta transmissibilidade ao oxigênio, como são lentes maiores e que limitam a troca lacrimal, pode ser necessário a redução ou controle das horas de uso afim de evitar complicações causadas pela falta de oxigenação.
As lentes gelatinosas podem ser utilizadas quando o objetivo for compensar um grau de miopia, hipermetropia ou astigmatismo residual cuja visão com óculos também seja boa, mas o paciente prefira o uso de LC.
O sistema piggyback é utilizado quando se necessita uma melhor centralização da LC RGP ou quando há queixas de desconforto. Por utilizar 2 LC, o tempo de uso deve ser mais reduzido e o controle oftalmológico mais frequente.
O uso de LC pós transplante é sugerido quando como reabilitação visual quando:
Pela junção da córnea doadora com a córnea receptora é frequente que se encontre um desnível na superfície da córnea e essa irregularidade não é bem corrigida com óculos.
QUAIS AS OPÇÕES DE LC POS TRANSPLANTE?
Normalmente, inicia-se a adaptação com LC RGP de diâmetro grande para cobrir toda a área do transplante e centralizar melhor. È necessário que se escolha materiais de alta oxigenação para evitar o risco de complicações.
As LC esclerais são uma das opções quando as RGP não ficam bem posicionadas ou quando o paciente sente muito desconforto com as lentes convencionais. Mesmo sendo fabricadas com materiais de alta transmissibilidade ao oxigênio, são lentes maiores e limitam a troca lacrimal, podendo ser necessário a redução ou controle das horas de uso afim de evitar complicações causadas pela falta de oxigenação
O Sistema piggyback pode ser usado para ajudar a estabilização da LC, mas também pode limitar as horas de uso já que se utiliza 2 LC e aumenta-se a barreira para a passagem do oxigênio. O paciente geralmente aceita bem o uso desse sistema.
As lentes gelatinosas são adaptadas quando o olho ficou com baixo astigmatismo <1,00D) ou quando o paciente quer a LC para uso social ou esportivo.
A adaptação de LC pode ser feita em qualquer idade, desde que haja indicação médica para correção do grau ou recuperação visual. Prefere-se indicar o uso para crianças, a partir, dos 12 anos quando o motivo for apenas estético, pois a partir dessa idade, o jovem compreende as orientações e aceita a responsabilidade de cuidar das suas LC, sob supervisão dos pais ou responsáveis.
Crianças abaixo de 5 anos só recebem indicação para o uso de LC quando esta for auxiliar no desenvolvimento da visão, minimizando ou prevenindo a ambliopia.
Os pais devem ser responsáveis pela colocação, limpeza e remoção frequentes das lentes, conforme a orientação médica.
Se a criança for pequena e muito agitada este processo pode ser feito com a ela ainda dormindo. O importante é que se crie uma rotina para que o processo de limpeza e troca das lentes não fique comprometido, pois isso pode colocar em risco a saúde ocular da criança.
Quando o sistema de uso das lentes não puder ser seguido, ou a colocação das lentes for muito difícil, o ideal é que os pais conversem com o médico para rever a forma de tratamento.
A LC facilita muito a prática de esportes, melhora o convívio social e a qualidade de vida das crianças e jovens.
A LC deve ser encarada pela família como um tratamento que precisa de controle, por isso, quanto menor a criança recomenda-se visitas mais frequentes ao oftalmologista para verificação da visão e da adaptação das lentes. Com o crescimento mudanças oculares podem ocorrer sem que sejam percebidas pelos pais.
INDICAÇÕES MÉDICAS PARA ADAPTAR LENTES DE CONTATO EM CRIANÇA?
– Miopia e hipermetropia média ou alta: além dos óculos serem pesados, eles provocam alterações do tamanho das imagens, distorções prismáticas e reduzem o campo visual.
– Nos casos de erros refrativos unilaterais ou anisometropias (diferença de grau maior do que 3D entre os 2 olhos), os óculos ficam assimétricos, com uma lente mais grossa e pesada do que a outra, e, a aceitação da criança e adaptação cerebral são mais difíceis. Raramente essas crianças notam algum benefício em usar óculos já que um olho tem visão boa sem correção e o outro, costuma ser amblíope (preguiçoso).
– Afacia uni ou bilateral pós-cirurgia de catarata congênita: Crianças que foram submetidas a cirurgia de catarata congênita e possuem alta hipermetropia podem utilizar a LC para permitir o tratamento da ambliopia e o desenvolvimento da AV (Figuras 1a e 1b).
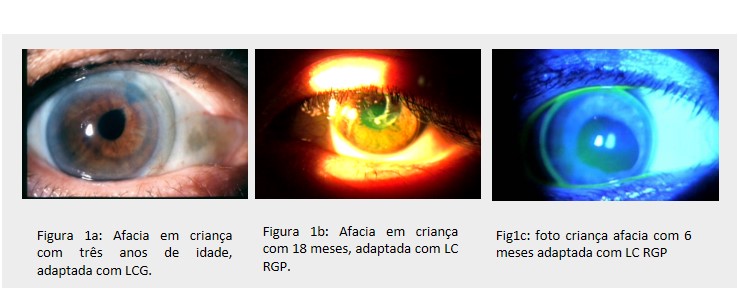
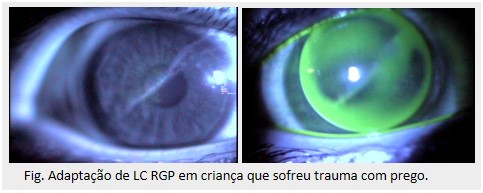
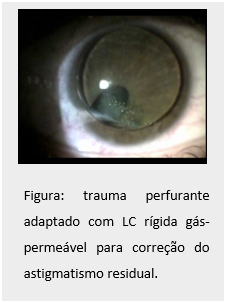
– Astigmatismo corneano: para corrigir o astigmatismo irregular, causado por cicatrizes corneanas ou ectasias, a melhor indicação é o uso de LC rígidas gás-permeáveis (RGP). Este tipo de LC proporciona visão mais nítida do que os óculos por substituir uma superfície irregular por outra refrativa regular.
– Estrabismo: quando o estrabismo for acomodativo, isto é causado pela falta da correção óptica a LC pode auxiliar no tratamento.

– Nistagmo: O movimento dos olhos induz a uma baixa visual e geralmente está acompanhado de erros refrativos que podem ser melhor corrigidos com LC do que com óculos, pois a LC acompanha o movimento dos olhos.
– Anomalias craniofaciais: alterações no formato da face ou da orelha podem tornar o uso de uma armação de óculos desconfortável e desestimular o uso da correção visual. Nestes casos o uso da LC é recomendável como forma de correção óptica e a indicação do tipo de LC dependerá do tipo de grau a ser corrigido.
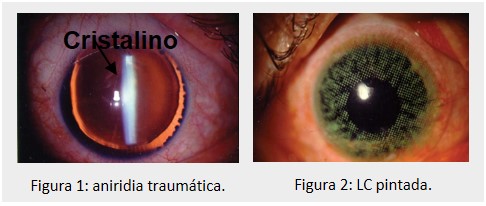
– Aniridia: crianças pequenas portadoras de aniridia congênita ou traumática (Figura 2) devem ser adaptadas com LC RGP que contenham potente filtro UV ou sejam fotocromáticas, para reduzir a entrada de luminosidade. Em crianças acima de três anos, que já apresentam parâmetros oculares mais próximos dos do adulto, pode-se adaptar lentes de contato gelatinosas (LCG) filtrantes ou cosméticas (íris pintada) (Figura 3).
– Albinismo: a fotofobia é reduzida com o uso de LC RGP fotocromáticas ou LCG, filtrantes ou com íris pintada.
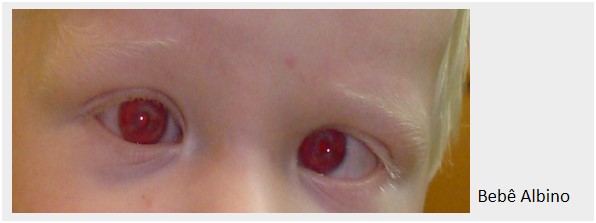

– Ambliopia: para evitar ou recuperar ambliopia pode-se substituir o adesivo oclusor (tampão), em crianças que não aceitam utilizá-lo, por uma LCG transparente com pupila preta (Figura).
– Cicatrizes e opacidades corneanas: para mascarar defeitos desfigurantes, que causem dificuldade de relacionamento social, as LC indicadas são as cosméticas semiopacas e opacas. Estas LC podem ter poder refrativo se a área pupilar for incolor ou translúcida. A conferência do grau e da curvatura pode ser feita com lentes transparentes e depois pede-se no modelo cosmético escolhido.
– Problemas sindrômicos e comportamentais: crianças que não tem boa aceitação aos óculos e acabam não utilizando a correção óptica nesta fase importante de desenvolvimento da visão, podem ser beneficiados com a adaptação de LC pois após a colocação não conseguirão retirá-las facilmente dos olhos. O manuseio e conservação das LC devem ser de responsabilidade dos pais. Quando a criança apresenta muita resistência a colocação das LC, orienta-se aos pais fazer esse procedimento com a criança ainda dormindo.
-Uso terapêutico: indicada para proteção e alívio da dor nas lesões ou alterações da superfície da córnea. Nesses casos, prefere-se adaptar LC de silicone-hidrogel que permite oxigenação superior à LC hidrofílica. Uso por um período curto ou longo dependendo do caso.
 A prótese ocular é um instrumento de reabilitação. Atua não só na melhora da estética, mas também na aceitação pessoal e social do indivíduo. Sabe-se que a perda de um olho afeta o cotidiano da pessoa e interfere na sua auto-estima. No caso de crianças afeta inclusive seu desenvolvimento psicológico.
A prótese ocular é um instrumento de reabilitação. Atua não só na melhora da estética, mas também na aceitação pessoal e social do indivíduo. Sabe-se que a perda de um olho afeta o cotidiano da pessoa e interfere na sua auto-estima. No caso de crianças afeta inclusive seu desenvolvimento psicológico.
A perda de um olho pode ter várias causas: traumas, tumores, complicações provenientes de outras doenças oculares e problemas congênitos. Em todos esses casos, a ausência do globo ou seu tamanho diminuído geram a atrofia da pálpebra e o olho afetado permanece cada vez mais fechado, ressaltando a diferença facial.
A presença da prótese ocular desempenha um papel importante na preservação da estétical. Ela serve como uma fisioterapia ou um estímulo para que a musculatura da pálpebra seja utilizada, o piscar ocorra normalmente e a aparência seja semelhante ao do olho bom.
As próteses são confeccionadas em resina acrílica e pintadas a mão de acordo com um modelo escolhido ou a foto do olho bom do paciente.
Indicações
Existem dois tipos de próteses com indicações diferentes:

Concha protética
A Prótese e a Concha Protética são usadas nos casos da retirada total ou parcial do globo ocular. É uma peça que irá preencher a cavidade e substituir a ausência do olho.

Lente Escleral
A Lente escleral é usada quando o paciente sofre lesão ou patologia que altere a transparência da córnea ou a estrutura anterior do olho, causando a perda total da visão. A lente escleral é mais fina do que uma prótese e recobre toda a parte anterior do olho.
As próteses não causam dor ou desconforto se estiverem no tamanho ideal. É normal o paciente sentir um leve incomodo inicial até acostumar-se com a lente e as pálpebras se reabilitarem.
Cuidados e Manutenção
A limpeza da prótese deve ser feita somente com água e shampoo neutro, de preferência, diariamente.
Recomenda-se que a prótese seja trocada pelo menos a cada 5 anos, e polida aproximadamente a cada 6-8 meses. Estes procedimentos ajudam a garantir o uso confortável, menor produção secreção e a manter o brilho do olhar.
Colocação da Prótese Ocular
